C’est en 1677 qu’Antonie van Leeuwenhoek, un marchand de tissus qui passait son temps libre à fabriquer des microscopes, observe pour la première fois des spermatozoïdes dans un échantillon de sperme.
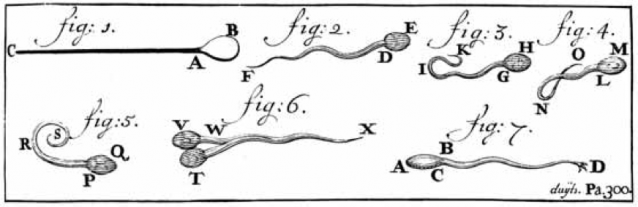
Il décrit sa découverte comme « une multitude d’animaux si petits qu’un million fait environ autant qu’un grain de sable, avec une mince queue translucide qui ondule » (Figure 1). À cette époque, de nombreuses théories avaient déjà été émises sur le développement d’un nouvel être humain. Certains pensaient que le sperme émettait une sorte de vapeur qui stimulait la formation d’un embryon dans le corps de la femme ou encore que l’homme transférait des mini-humains déjà formés dans le corps de sa partenaire, qui ne jouait en fait qu’un rôle d’incubateur pour le futur bébé. Certains de ces concepts remontent même à l’antiquité, où le poète et philosophe Titus Lucretius Carus avait déjà tenté de fournir des explications sur la production du sperme et du rôle des « graines » de l’homme et la femme dans la reproduction humaine!
Malgré ces découvertes, il a fallu attendre plus de 200 ans avant que l’investigation de l’infertilité masculine au travers de l’analyse du sperme ne soit proposée. C’est dans les années 1930 que la standardisation de l’analyse du sperme a commencé à être introduite de façon routinière dans les laboratoires.
En 1936, un médecin du nom d’Hotchkiss a proposé une méthode de standardisation de l’analyse du sperme en laboratoire en émettant des valeurs de référence pour différents paramètres spermatiques : pH, volume, viscosité ainsi que l’aspect général du sperme et concentration, mobilité, vitalité et la morphologie des spermatozoïdes. Cette méthode est encore aujourd’hui grandement acceptée et utilisée, bien que les valeurs de référence aient été revues depuis.
Au fil du temps, l’analyse du sperme est devenue une analyse essentielle dans l’évaluation de l’infertilité masculine et est généralement le premier test prescrit aux couples qui consultent en procréation assistée.
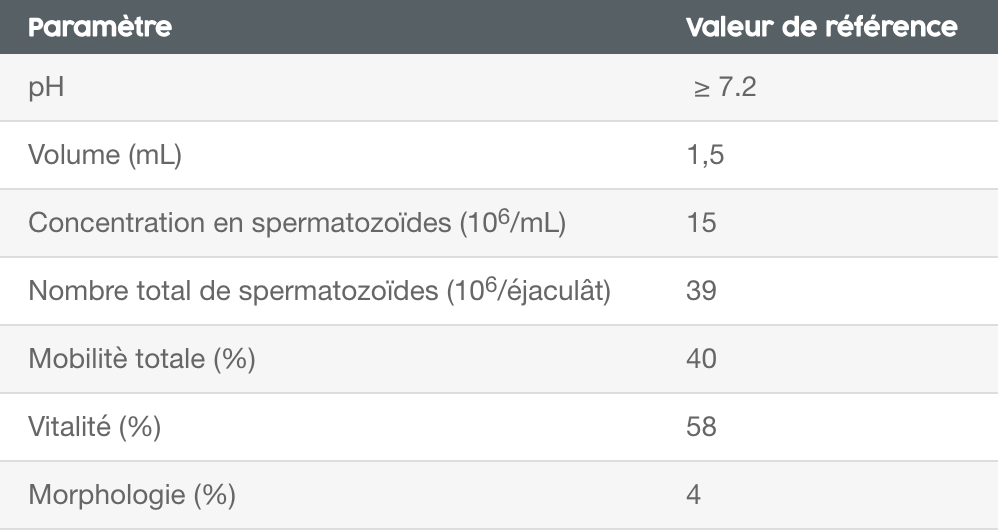
De nos jours, un bilan de fertilité masculine complet inclut généralement un examen physique des organes reproducteurs (volume testiculaire, présence des canaux déférents et absence de varicocèle) et un spermogramme, une analyse des principaux paramètres spermatiques (Tableau 1). Les nouvelles valeurs de références de ces paramètres spermatiques, déterminées par l’Organisation mondiale de la Santé (OMS), ont été révisées pour la dernière fois en 2010. Cependant, il est important de noter que des hommes ayant des paramètres spermatiques considérés anormaux ne sont pas nécessairement infertiles; les données du spermogramme doivent être interprétées en combinaison avec les autres informations cliniques.
Dans certains centres de procréation assistée, comme chez Fertilys, le spermogramme inclut également d’emblée l’analyse de l’intégrité de l’ADN des spermatozoïdes, un paramètre qui, si anormal, peut compromettre le potentiel de fécondation de ces derniers. Cette décision de Fertilys d’intégrer d’emblée l’analyse de l’intégrité de l’ADN spermatique dans le spermogramme de routine, unique au Québec a en fait été fortifiée récemment par une étude scientifique publiée en 2019 qui confirme qu’une fragmentation élevée de l’ADN spermatique est associée à une réduction importante des probabilités de grossesse et de naissance en inséminations intra-utérines.
Tableau 1. Valeurs de références des paramètres spermatiques déterminées par l’OMS 2010 dans la 5e édition du manuel de laboratoire pour l’examen et de la préparation du sperme humain.
En présence d’un spermogramme anormal, d’autres tests complémentaires peuvent aussi être prescrits, tels que:
- Des tests sanguins pour évaluer les concentrations de certaines hormones (FSH, LH, testostérone, prolactine, TSH et œstradiol).
- Des tests génétiques pour examiner les chromosomes (caryotype) et/ou pour identifier des microdélétions du chromosome Y.
- Une échographie testiculaire et scrotale.
- Une recherche de spermatozoïdes dans les urines.
Les hommes étant généralement moins enclins à consulter un médecin pour des problèmes liés à leur santé reproductive, il faut savoir que pourtant, un problème de fertilité sur deux est d’origine masculine. La participation de l’homme est pourtant indispensable pour déterminer les processus médicaux les plus susceptibles d’améliorer les chances de grossesse.
Avec les nouvelles avancées dans le domaine de l’infertilité masculine et de la procréation assistée, un diagnostic d’infertilité peut être facilement obtenu au travers des analyses décrites précédemment. Ce diagnostic ne doit cependant pas être perçu comme un signe de faiblesse ou d’impuissance, mais plutôt comme une condition médicale bien définie qui peut être traitée dans la grande majorité des cas!